在中国人,大多数人只有在胃癌、肺癌和肝癌面前才有如临大敌的感觉。结直肠癌(CRC)因存在感极低,经常被忽略。
真相却是,截止2020年,CRC已是全球发病率第3的恶性肿瘤,导致的死亡人数在恶性肿瘤中位居第2。在过去的30年中,中国CRC患病人数增长了700%,并超过美国成为全球CRC患病人数多的国家。
面对这种来势汹汹的癌症,如何进行及早预防呢?那就是结肠镜筛查,作为CRC的诊断金标准,其因相对较高的费用、检查前的饮食限制及并发症等多种顾虑,让很多人对其持拒绝态度。很明显,逃避只会阻碍CRC的早期诊断。
01研究背景
近日,《Gut》发布一项关于CRC早期筛查的研究。意大利威尼托肿瘤登记处Manuel Zorzi领衔的团队回顾性分析了威尼托区域CRC筛查项目十多年的数据:如果参与者粪便免疫化学检测(FIT)呈阳性且拒绝结肠镜检查,其CRC死亡风险是及时进行结肠镜检查者的2倍。

02研究方法与结果
FIT是目前广泛应用于结直肠癌筛查的重要方法,是常用的CRC人群无创初筛手段。与传统的愈创木脂粪便隐血试验相比,其敏感性更高,且不易受食物、药物等多种因素干扰而出现假阳性。
意大利的威尼托区域从2002年起实施CRC筛查项目,50-69岁的居民每2年接受一次FIT检查。工作人员电话通知FIT结果呈阳性的居民,告知其FIT结果与CRC患病风险的相关性,并建议居民进行结肠镜检查。FIT与结肠镜均为免费。
这一筛查让80%的FIT阳性居民在FIT检查后的3个月内进行了结肠镜检查,更重要的是其中4.6%被确诊为结直肠癌,27.8%被确诊为进展期腺瘤。
2004年1月1日至2017年9月30日,88013名FIT阳性居民进行了结肠镜检查(依从组),23410名FIT阳性居民拒绝结肠镜检查(不依从组)。研究人员分别统计两组的CRC累积发病率、CRC累积死亡率和累积全因死亡率。
对比数据发现:依从组有3549人(4.03%)确诊CRC,不依从组882人(3.77%)确诊CRC;FIT检查阳性1年内,依从组90.1%患者被诊断出的CRC,不依从组为62.9%。
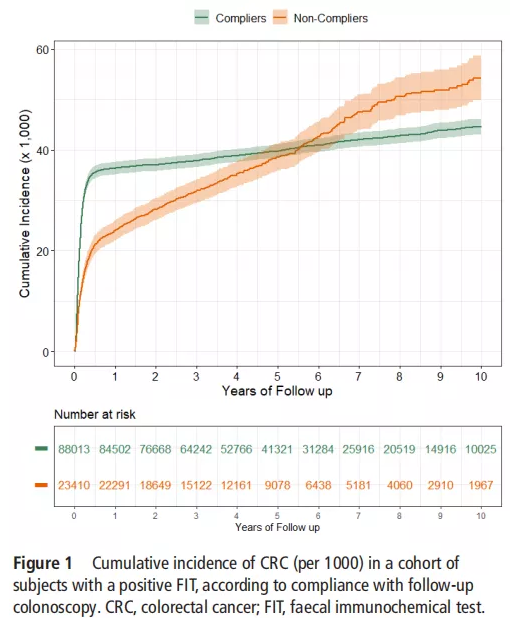
依从组CRC的10年累积发病率为44.7/1000,不依从组为54.3/1000。
FIT后数月,依从组因为结肠镜检查及时发现并切除癌前病变,CRC累积发病率随之降低;不依从组第1年的累积发病率增长缓慢,但待症状出现后确诊人数增长,累积发病率快速升高。
随访第6年,不依从组的CRC累积发病率赶超依从组。
值得注意的是,随着随访时间的延长,二组的差异也越来越大。整个随访周期的CRC累计死亡率显示,不依从组比依从组高出103%。
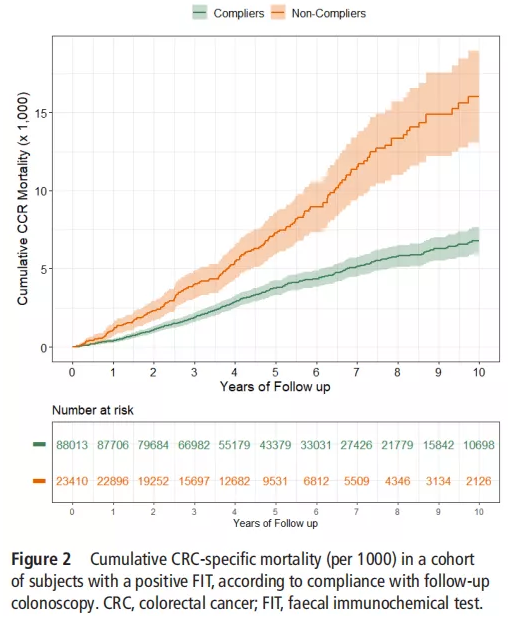
依从组的全因死亡率为3.97%,CRC死亡率为0.38%;不依从组全因死亡率为8.52%,CRC死亡率为0.72%。
03小 结
总之,FIT结果呈阳性,就应该进行结肠镜检查,否则CRC死亡率明显升高。
《中国早期结直肠癌筛查流程专家共识意见》推荐CRC筛查年龄为50-75岁,高危人群直接接受高质量结肠镜检查,非高危人群用以下方法筛查:
(1)FIT,建议筛查周期为1次/年;
(2)粪便DNA检测,建议筛查周期为1次/1-3年;
(3)高质量结肠镜检查,意见筛查周期为1次/5-10年。
目前,无痛肠镜在很多医院都有,检查前先由麻醉科医生做静脉麻醉,相当于睡一觉,完全无疼痛感觉,如果你是高危人群,大可不必因不舒适而拒绝肠镜。









